Два последних клинических случая анафилаксии на пшеницу из моей практики определили необходимость серьезно разобраться в вопросах диагностики и лечения аллергии к этому продукту.
В последнее время многие родители обращаются ко мне с просьбой понять есть ли у их детей аллергические реакции на продукты, содержащие глютен. При анализе историй болезни в большинстве случаев диагноз Пищевая аллергии на пшеницу не подтверждается, в других – аллергические реакции протекают не тяжело. Дети имеют все шансы перерасти аллергию к этому продукту. По данным литературы аллергия к белкам пшеницы наблюдается у европейских детей менее, чем в 1% случаев, у взрослых подтверждается провокационным пищевым тестированием лишь у 0,04% больных. Две другие истории болезни детей заставили меня о многом задуматься. Истории развития анафилаксии у мальчиков 6 и 9-летнего возраста, семьи которых нуждались в поддержке и полной оценке ситуации для того, чтобы предупредить развитие тяжелых аллергических реакций на белки пшеницы в дальнейшем.
Первая история развития анафилаксии на пшеницу произошла с мальчиком 9 лет, у которого не было пищевой и какой-либо другой аллергии в анамнезе. До появления первых симптомов аллергической реакции ел все продукты без ограничений. Болеет легкой формой АД. Год назад через 30 минут после употребления в пищу пиццы на фоне активной физической нагрузки (играл на улице, бегал и катался на велосипеде) внезапно ощутил слабость, появились затруднение дыхания в виде приступа удушья и крапивница. Врачи скорой помощи расценили состояние как “пищевая аллергия на молочные продукты” и рекомендовали вывести их из еды. В течение года ребенка ничего не беспокоило. Второй эпизод подобного состояния возник после употребления в пищу макарон с мясом и активной игры на горке с друзьями в первые 40 минут после еды (рядом с рестораном). Симптомы аллергии опять не расценили как анафилактическая реакция. Правда, самочувствие ребенка в этот момент оставалось не столь тяжелым, как в первый раз – на коже появилось несколько волдырей с интенсивным зудом, мальчик жаловался на затруднение носового дыхания и диарею. На фоне лечения, парентерального введения гормонов и антигистаминных препаратов, состояние его достаточно быстро нормализовалось.
Разбирая этот случай я предположила у ребенка диагноз: Зависимую от пшеницы, спровоцированную физической нагрузкой анафилаксию (Wheat-dependent exercise-induced anaphylaxis (WDEIA). При обследовании в крови были обнаружены высокие уровни sIgE к омега-5-глиадину (ImmunoCAP). Известно, что именно этот компонент в 80% случаев связывают с анафилаксией, вызванной физической нагрузкой.
В настоящее время такой вариант анафилаксии диагностируют с применением провокационного пищевого тестирования и физической нагрузки. Прик-тесты с экстрактом пшеницы у таких больных часто отрицательные, так как основные аллергены, участвующие в развитии тяжелой аллергической реакции, в него не попадают. Учитывая риски развития анафилаксии во время пищевой провокации, отсутствие отработанной методики тестирования в России, врачам для постановки диагноза приходится опираться лишь на историю развития симптомов и анализ крови на sIgE. Детям с данным вариантом анафилаксии рекомендуют полностью избегать продуктов, содержащих глютен, так как в этом возрасте сложно контролировать их активность после еды. Взрослым же при анафилаксии, вызванной физическими упражнениями, разрешают есть глютен содержащие продукты, о чем я напишу позже.
Другая история развития повторных эпизодов анафилаксии на пшеницу случилась у мальчика 6 лет с пищевой аллергией к этому продукту. Ребенок имеет латентную сенсибилизацию к белкам куриного яйца и коровьего молока, в настоящее время ест все продукты с яйцом и молоком без ограничений. У мальчика есть симптомы легкого течения АД. В наружном гормональном лечении он не нуждается. Были респираторные проявления аллергии при контакте с животными.
До 1,5-летнего возраста ребенок не ел молоко, яйцо и глютен содержащие продукты. В 1,5 года после получения отрицательных результатов во время прик-тестирования аллергеном пшеницы мальчику была введена каша из 4-х злаков, после употребления которой через 40-50 минут возникло значительное затруднение носового дыхания. Состояние не расценили как пищевую аллергию, связав симптомы с влиянием эпидермальных аллергенов. Второй эпизод аллергической реакции случился после употребления в пищу хлеба. На фоне затруднения дыхания у мальчика появились крапивница и отек глаз. Состояние опять связали с аллергией на животных. Третий случай уже тяжелой аллергической реакции возник во время открытого провокационного пищевого тестирования с пшеницей. Была подтверждена сенсибилизация к глютену и омега-5-глиадину (ImmunoCAP). Продукты с содержанием глютена были полностью выведены из рациона питания ребенка.
В дальнейшем мальчик перенес еще два эпизода анафилаксии при ошибочном употреблении в пищу продуктов, содержащих белки пшеницы. Не на территории России в Центре по лечению пищевой аллергии врачами было принято решение о назначении ребенку оральную иммунотерапии (ОИТ), которую он получал каждый день в течение 4-х месяцев. Во время проведения ОИТ пробирку с аллергеном (мука, растворенная в воде) не встряхивали. В течение нескольких часов после приема аллергена ребенок был ограничен в физической активности. На фоне ОИТ было отмечено два эпизода анафилаксии (один раз, возможно, после встряхивания раствора с мукой, второй раз – на фоне физической активности). При обследовании тест с экстрактом аллергена пшеницы был отрицательным. При контакте кожи с продуктами, содержащими глютен, отмечалась реакция в виде крапивницы. Через 4 месяца терапии кожной чувствительности на продукт с пшеницей не было. При повторной открытой пищевой провокации печеньем (2,5 гр белка) через 40 минут развилась анафилактическая реакция, в следствие чего ребенку было отказано в продолжении лечения анафилаксии методом оральной иммунотерапии.
Какие сложности существуют при диагностике и лечении аллергии к белкам пшеницы. Особенности тяжелой пищевой аллергии к данному пищевому продукту.
– Число больных с анафилаксией на белки пшеницы невелико.
– Анафилаксией на фоне физических нагрузок страдают в основном спортсмены, чаще мужчины.
– Первые симптомы анафилаксии на белки пшеницы, связанной с физической нагрузкой, могут появиться в детстве, но чаще бывают у взрослых.
– К факторам, провоцирующим развитие анафилаксии на белки пшеницы относят интенсивную физнагрузку, прием аспирина, алкоголя и стресс. Физические упражнения, аспирин и алкоголь снижают пороговую дозу пшеницы и повышают тяжесть аллергических реакций. Сочетание двух кофакторов (физические упражнения и аспирин) еще больше снижает пороговую дозу аллергена.
– При анафилаксии, вызванной белками пшеницы, сложно вычленить белок-триггер, виноватый в развитии тяжелых реакций, прик-тесты с экстрактом пшеницы часто отрицательные (только 30% позитивных результатов), прик-тест с мукой – 80% чувствительности.
– Обнаружение в тестах крови сенсибилизации к основным белкам пшеницы не позволяет заключить какой белок виноват в аллергической реакции, так как значимый триггер может быть скрыт, а другие связаны с латентной аллергией, отсюда сложности в проведении иммунотерапии.
– При аллергии на LTP (чаще у детей), растворимые в воде, может быть эффективна оральная иммунотерапия, однако снижение чувствительности к данному аллергену не спасает от развития анафилаксии к другим белкам, скрытым при анализе.
– Перекрестные реакции на пшеницу при аллергии к пыльце злаковых трав безопасны, поэтому изучать эту сенсибилизацию не имеет большого смысла.
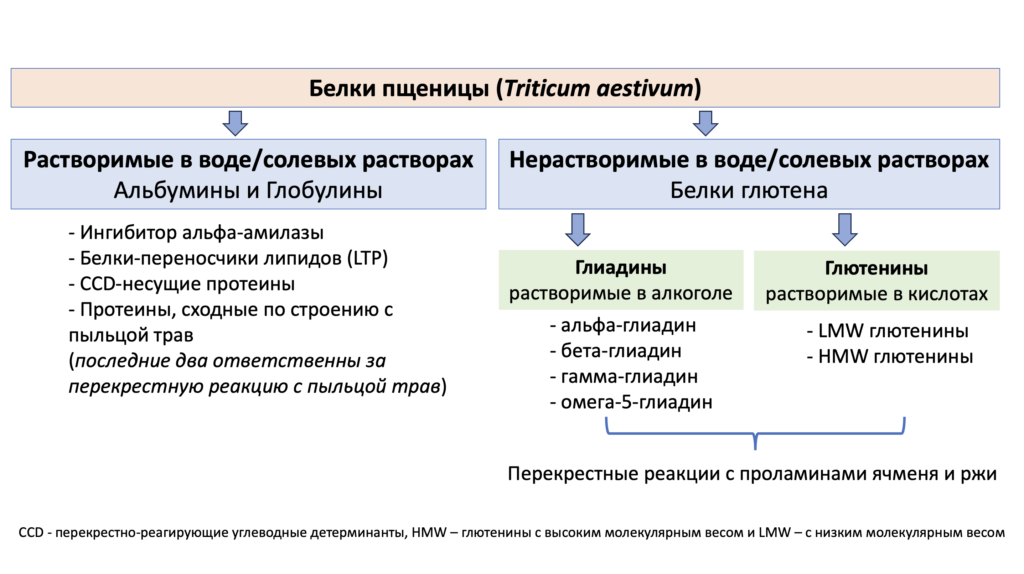
– Белки глютена: мономерные глиадины, среди которых есть омега-5-глиадин и полимерные глиадины – HMW и LMW – глютеины имеют перекрестные реакции с аллергенами ржи и ячменя (см.рисунок), но не с овсянкой, которая не содержит глютены. Все эти белки напрямую связаны с анафилаксией, возникающей после интенсивной физической нагрузки.
– Пищевую провокацию с физической нагрузкой и /или после приема аспирина и алкоголя проводят, используя муку с высоким содержанием глютена (35 мкг омега-5-глиадина на мг клейковинной муки, что более чем в десять раз выше концентрации основного аллергена по сравнению с обычной хлебной мукой). В России такое провокационное тестирование не делают.
– Оральную иммунотерапию при анафилаксии на пшеницу назначают крайне редко и-за сложности обнаружения значимого белка-триггера и из-за невозможности рассчитать дозу аллергена в препарате, так как многие белки нерастворимы в воде. При анафилаксии, вызванной физической нагрузкой такой метод лечения не рекомендован.
Рекомендации по контролю развития анафилаксии на белки пшеницы – избегать употребления пшеницы в пищу за 4–6 часов до тренировки и в течение 1–4 часов после нее, а также во время воздействия других провоцирующих факторов, таких как аспирин или алкоголь. Активным детям и подросткам необходимо полностью исключать продукты с содержанием пшеницы из рациона, так как невозможно контролировать их физическую активность. При любой анафилаксии применять адреналин!
Источники:
https://medilib.ir/uptodate/show/384
https://pubmed.ncbi.nlm.nih.gov/33386792/
https://pubmed.ncbi.nlm.nih.gov/30599881/
https://pubmed.ncbi.nlm.nih.gov/37049405/
https://pubmed.ncbi.nlm.nih.gov/31340608/
Книга по молекулярной диагностике – https://link.springer.com/book/10.1007/978-3-319-42499-6